Malformaciones vasculares cerebrales
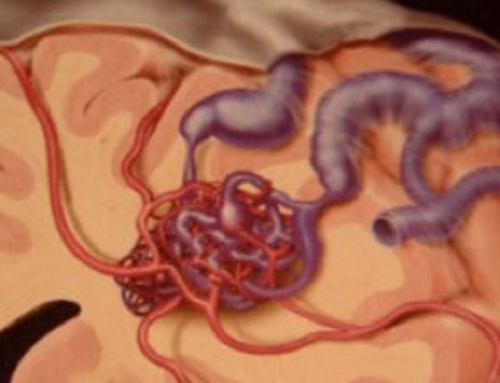
Malformaciones vasculares cerebrales
¿Qué es una Malformación Arteriovenosa (MAV) cerebral?
¿Cuál es la causa de las MAV?
La mayoría de las MAV son alteraciones congénitas (están presentes en el momento nacimiento) y se deben a alguna alteración en la formación del sistema vascular cerebral durante la gestación. Pero la/s causa/s exacta/s de dicha alteración se desconocen.
La gran mayoría de las MAVs NO SON HEREDITARIAS por lo que el resto de familiares de una persona con esta anomalía no tiene mayor riesgo de presentar una MAV que la población general.
¿Cuáles son los riesgos de una MAV?
El principal y más grave riesgo de una MAV es la hemorragia cerebral. Dado que la sangre circula a mayor velocidad y presión, cualquiera de las partes de una malformación (arteria de aporte, nido malformativo, vena de drenaje) puede romperse y provocar una hemorragia de gravedad variable. La mayor presión en las venas de drenaje puede provocar una importante dilatación de éstas y, en consecuencia, una compresión del cerebro o nervios vecinos lo que puede dar lugar a diversas manifestaciones clínicas.
La disminución de un aporte adecuado de oxígeno y nutrientes al tejido cerebral vecino a una MAV puede provocar su mal funcionamiento dando lugar a cuadros clínicos variables según la localización y el grado de este “robo arterial”.
Por cualquiera de estos mecanismos se pueden producir manifestaciones clínicas muy diversas que variarán de un paciente a otro en número e intensidad. Las más frecuentes son las siguientes:
- Cefalea más o menos intensa y continua y que puede ser brusca y de intensidad en caso de ser debida a una hemorragia.
- Crisis epiléptica. Es otra de las manifestaciones más frecuentes y puede ser el primer y único síntoma.
- Sensación de ruido o pitido.
- Debilidad o parálisis muscular.
- Alteraciones de la sensibilidad.
- Alteraciones visuales.
- Alteraciones de la marcha, inestabilidad, mareo, vértigo.
- Alteraciones del comportamiento, de capacidades intelectuales o memoria.
- Alteraciones en la comprensión o producción del lenguaje.
Sobre el riesgo de hemorragia cerebral
La hemorragia cerebral es la complicación potencialmente más grave de una MAV pudiendo causar la muerte del paciente o provocar déficits neurológicos severos. Se estima que el riesgo de sangrado de una MAV es de aproximadamente 2-4% anual. Después de un sangrado, el riesgo de una nueva hemorragia parece ser mayor que el de las MAV sin sangrado, al menos, durante el primer año.
En ocasiones, pueden identificarse en los estudios neurorradiológicos (fundamentalmente en la angiografía cerebral) datos que sugieren un mayor riesgo de sangrado en una determinada MAV.
¿Cómo se diagnostican las MAV?
Algunas MAV no producen ninguna sintomatología y son descubiertas de forma casual en el transcurso de una exploración neurorradiológica (escáner, resonancia magnética) realizada por otro motivo.
En la mayoría de ocasiones las MAV producen síntomas en la edad adulta siendo la edad más habitual de presentación entre los 20 y 40 años. Esta presentación puede ser en cualquiera de las formas clínicas anteriormente descritas (cefalea, hemorragia, crisis epiléptica, etc.) lo que obliga a realizar las exploraciones médicas que conducirán al descubrimiento de la MAV. Habitualmente las MAV son descubiertas mediante un escáner (Tomografía Axial Computarizada- TAC) o una Resonancia Magnética Nuclear (RMN), pero la prueba diagnóstica más precisa, que debe efectuarse de modo obligado y que permite valorar mejor los aspectos dinámicos de una MAV (velocidad, dirección del flujo, etc.) es la arteriografía o cateterismo cerebral.
La arteriografía cerebral se realiza mediante la colocación de un catéter en el interior de las arterias que proporcionan el aporte sanguíneo al cerebro. Este catéter se introduce a través de una arteria a nivel de la ingle y es conducido hasta la arteria deseada bajo control de imagen radiográfica.
Una vez colocado el catéter en la arteria deseada se inyecta una sustancia llamada “contraste” que permite la visualización, en las imágenes radiográficas, del flujo en el interior de las estructuras vasculares. De esta forma se puede conocer de forma precisa cómo son el tamaño, la forma, la localización y las características del flujo de la MAV, de las arterias que le dan aporte sanguíneo y de las venas que lo recogen.
La información recogida en los distintos procedimientos diagnósticos es fundamental para establecer la mejor estrategia de tratamiento de la MAV. Además, estas pruebas son necesarias para conocer el resultado del tratamiento realizado y valorar la necesidad de nuevos tratamientos para lograr la curación definitiva de la MAV o, en su defecto, disminuir sus riesgos.
¿ Cómo se tratan las MAV?
El objetivo en el tratamiento de las MAV es eliminar completamente el nido malformativo evitando así el principal riesgo que supone la hemorragia cerebral. Para ello existen varias técnicas terapéuticas que pueden ser aplicadas de forma única o combinada.
En cualquier caso, la decisión de qué tratamiento/s aplicar, en qué orden y en qué momento debe de ser ajustada a las características de cada caso particular y valorada conjuntamente por todos los profesionales que participan en los distintos tipos de tratamiento.
El médico responsable expondrá al paciente y/o sus familiares las opciones terapéuticas decididas, sus beneficios, sus riesgos y las posibles alternativas si las hubiera.
